Yetişkinliğe girdikten sonra, insan işitme duyusu giderek azalır. Her 10 yılda bir, işitme kaybı görülme sıklığı neredeyse iki katına çıkar ve 60 yaş ve üzeri yetişkinlerin üçte ikisi klinik olarak önemli bir işitme kaybından muzdariptir. İşitme kaybı ile iletişim bozukluğu, bilişsel gerileme, bunama, artan tıbbi maliyetler ve diğer olumsuz sağlık sorunları arasında bir ilişki vardır.
Herkes yaşamı boyunca yaşa bağlı işitme kaybı yaşayacaktır. İnsanın işitme yeteneği, iç kulağın (koklea) sesi doğru bir şekilde sinir sinyallerine kodlayıp kodlayamadığına (bu sinyaller daha sonra serebral korteks tarafından işlenip anlamlandırılır) bağlıdır. Kulaktan beyne giden yoldaki herhangi bir patolojik değişiklik işitme üzerinde olumsuz etkilere neden olabilir, ancak kokleayı etkileyen yaşa bağlı işitme kaybı en yaygın nedendir.
Yaşa bağlı işitme kaybının özelliği, sesi sinir sinyallerine kodlayan iç kulaktaki işitsel tüy hücrelerinin kademeli olarak kaybıdır. Vücuttaki diğer hücrelerin aksine, iç kulaktaki işitsel tüy hücreleri yenilenemez. Çeşitli etyolojilerin kümülatif etkileri altında, bu hücreler kişinin yaşamı boyunca kademeli olarak kaybolur. Yaşa bağlı işitme kaybı için en önemli risk faktörleri arasında ileri yaş, daha açık ten rengi (melanin koklea üzerinde koruyucu bir etkiye sahip olduğundan koklear pigmentasyonunun bir göstergesidir), erkeklik ve gürültüye maruz kalma yer alır. Diğer risk faktörleri arasında diyabet, sigara ve hipertansiyon gibi kardiyovasküler hastalık risk faktörleri bulunur ve bunlar koklear kan damarlarında mikrovasküler hasara yol açabilir.
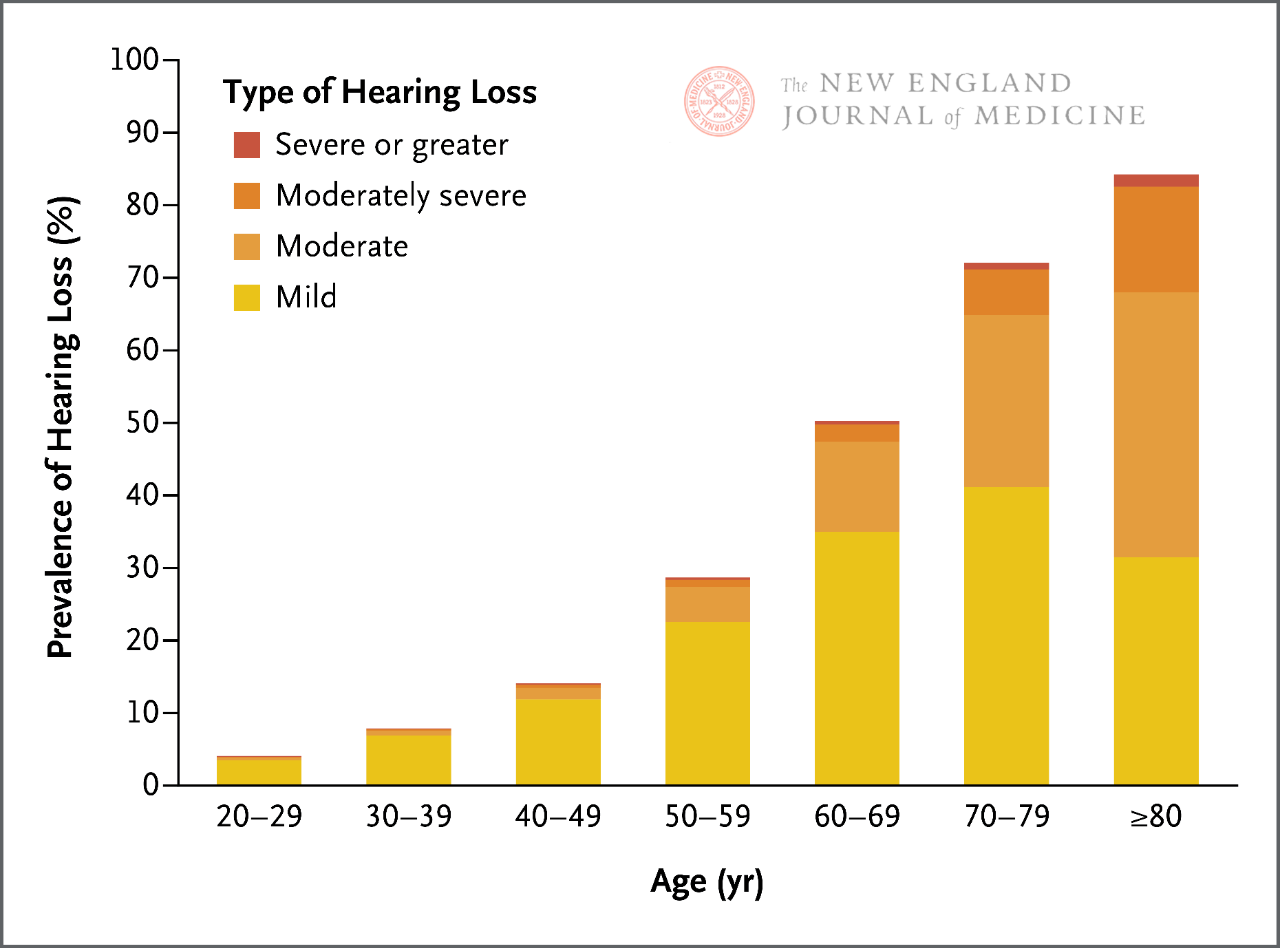
İnsan işitmesi, özellikle yüksek frekanslı sesleri duyma konusunda, yetişkinliğe doğru kademeli olarak azalır. Klinik olarak anlamlı işitme kaybının görülme sıklığı yaşla birlikte artar ve her 10 yılda bir işitme kaybı neredeyse iki katına çıkar. Bu nedenle, 60 yaş ve üzeri yetişkinlerin üçte ikisi bir tür klinik olarak anlamlı işitme kaybından muzdariptir.
Epidemiyolojik çalışmalar, işitme kaybı ile iletişim engelleri, bilişsel gerileme, demans, artan tıbbi maliyetler ve diğer olumsuz sağlık sonuçları arasında bir ilişki olduğunu göstermiştir. Son on yılda araştırmalar, özellikle işitme kaybının bilişsel gerileme ve demans üzerindeki etkisine odaklanmıştır. Bu kanıtlara dayanarak, Lancet Demans Komisyonu 2020'de orta ve ileri yaşlardaki işitme kaybının, tüm demans vakalarının %8'ini oluşturan, demans gelişimi için en büyük potansiyel değiştirilebilir risk faktörü olduğu sonucuna varmıştır. İşitme kaybının bilişsel gerilemeyi ve demans riskini artırmasının ana mekanizmasının, işitme kaybının ve yetersiz işitsel kodlamanın bilişsel yük, beyin atrofisi ve sosyal izolasyon üzerindeki olumsuz etkileri olduğu tahmin edilmektedir.
Yaşa bağlı işitme kaybı, zamanla her iki kulakta da belirgin bir tetikleyici olmadan kademeli ve belirsiz bir şekilde ortaya çıkar. Bu durum, sesin duyulabilirliğini ve netliğini ve insanların günlük iletişim deneyimini etkiler. Hafif işitme kaybı yaşayanlar genellikle işitmelerinin azaldığını fark etmez ve işitme güçlüklerinin, net olmayan konuşma ve arka plan gürültüsü gibi dış etkenlerden kaynaklandığına inanırlar. Şiddetli işitme kaybı olan kişiler, sessiz ortamlarda bile konuşma netliği sorunlarını kademeli olarak fark ederken, gürültülü ortamlarda konuşurken zayıflamış konuşma sinyallerini işlemek için daha fazla bilişsel çaba gerektiğinden kendilerini bitkin hissederler. Genellikle hastanın işitme güçlüklerini en iyi anlayanlar aile üyeleridir.
Bir hastanın işitme sorunlarını değerlendirirken, kişinin işitme algısının dört faktöre bağlı olduğunu anlamak önemlidir: gelen sesin kalitesi (örneğin, arka plan gürültüsü veya yankıların olduğu odalarda konuşma sinyallerinin zayıflaması), orta kulaktan kokleaya ses iletiminin mekanik süreci (yani iletim tipi işitme), kokleanın ses sinyallerini sinirsel elektrik sinyallerine dönüştürüp beyne iletmesi (yani sensörinöral işitme) ve serebral korteksin sinir sinyallerini anlama dönüştürmesi (yani merkezi işitsel işleme). Bir hasta işitme sorunları keşfettiğinde, neden yukarıda belirtilen dört bölümden herhangi biri olabilir ve çoğu durumda, işitme sorunu belirginleşmeden önce birden fazla bölüm etkilenmiştir.
Ön klinik değerlendirmenin amacı, hastanın kolayca tedavi edilebilir iletim tipi işitme kaybı veya bir kulak burun boğaz uzmanı tarafından daha ileri değerlendirme gerektirebilecek diğer işitme kaybı formlarına sahip olup olmadığını değerlendirmektir. Aile hekimleri tarafından tedavi edilebilen iletim tipi işitme kayıpları arasında, tıbbi öyküye (kulak ağrısıyla birlikte akut başlangıç, üst solunum yolu enfeksiyonuyla birlikte kulak dolgunluğu gibi) veya otoskopi muayenesine (kulak kanalında tam kulak kirini embolisi gibi) dayanarak belirlenebilen otitis media ve kulak kirini embolisi bulunur. Bir kulak burun boğaz uzmanı tarafından daha ileri değerlendirme veya konsültasyon gerektiren işitme kaybına eşlik eden semptom ve bulgular arasında kulak akıntısı, anormal otoskopi, sürekli kulak çınlaması, baş dönmesi, işitme dalgalanmaları veya asimetrisi veya iletim tipi nedenler olmaksızın ani işitme kaybı (orta kulak efüzyonu gibi) bulunur.
Ani sensörinöral işitme kaybı, erken teşhis ve glukokortikoid müdahalesinin işitme kaybının iyileşme şansını artırabilmesi nedeniyle, bir kulak burun boğaz uzmanı tarafından acil değerlendirme gerektiren az sayıdaki işitme kaybından biridir (tercihen başlangıcından itibaren 3 gün içinde). Ani sensörinöral işitme kaybı nispeten nadirdir ve yıllık görülme sıklığı 10.000'de 1'dir; en sık 40 yaş ve üzeri yetişkinlerde görülür. İletim kaynaklı tek taraflı işitme kaybıyla karşılaştırıldığında, ani sensörinöral işitme kaybı olan hastalar genellikle tek kulakta akut, ağrısız işitme kaybı bildirir ve bu da başkalarının konuşmalarını neredeyse tamamen duyma veya anlamada yetersizliğe neden olur.
Şu anda, fısıldama testleri ve parmak çevirme testleri de dahil olmak üzere, işitme kaybı taraması için birden fazla yatak başı yöntemi mevcuttur. Ancak, bu test yöntemlerinin duyarlılığı ve özgüllüğü büyük ölçüde farklılık gösterir ve hastalarda yaşa bağlı işitme kaybı olasılığına bağlı olarak etkinlikleri sınırlı olabilir. Özellikle, kişinin işitmesi yaşamı boyunca giderek azaldığından (Şekil 1), tarama sonuçlarından bağımsız olarak, hastanın yaşına, işitme kaybına işaret eden semptomlarına ve başka klinik nedenlere bağlı olarak belirli bir derecede yaşa bağlı işitme kaybı olduğu sonucuna varılabilir.
İşitme kaybını doğrulayın ve değerlendirin ve bir odyoloğa yönlendirin. İşitme değerlendirme sürecinde, doktor hastanın işitmesini test etmek için ses geçirmez bir odada kalibre edilmiş bir odyometre kullanır. Hastanın 125-8000 Hz aralığında desibel cinsinden güvenilir bir şekilde algılayabileceği minimum ses yoğunluğunu (yani işitme eşiğini) değerlendirin. Düşük bir işitme eşiği iyi işitmeyi gösterir. Çocuklarda ve genç yetişkinlerde, tüm frekanslar için işitme eşiği 0 dB'ye yakındır, ancak yaş arttıkça işitme giderek azalır ve özellikle yüksek frekanslı sesler için işitme eşiği giderek artar. Dünya Sağlık Örgütü, işitmeyi bir kişinin konuşma için en önemli ses frekanslarındaki (500, 1000, 2000 ve 4000 Hz) işitmesinin ortalama eşiğine göre sınıflandırır; bu dört frekanslı saf ses ortalaması [PTA4] olarak bilinir. Klinisyenler veya hastalar, hastanın işitme seviyesinin işlev ve uygun yönetim stratejileri üzerindeki etkisini PTA4'e göre anlayabilirler. İşitme testleri sırasında yapılan kemik iletimi işitme testleri ve dil anlama gibi diğer testler de işitme kaybının nedeninin iletim tipi işitme kaybı mı yoksa merkezi işitsel işlemleme işitme kaybı mı olduğunun ayırt edilmesine yardımcı olabilir ve uygun işitme rehabilitasyon planları için rehberlik sağlayabilir.
Yaşa bağlı işitme kaybının tedavisinin temel klinik temeli, etkili iletişimi, günlük aktivitelere katılımı ve güvenliği teşvik etmek için işitsel ortamda konuşma ve diğer seslerin (müzik ve sesli alarmlar gibi) erişilebilirliğini artırmaktır. Şu anda yaşa bağlı işitme kaybı için onarıcı bir tedavi bulunmamaktadır. Bu hastalığın yönetimi esas olarak işitme korumasına, gelen işitsel sinyallerin kalitesini (rekabetçi arka plan gürültüsünün ötesinde) optimize etmek için iletişim stratejilerinin benimsenmesine ve işitme cihazları, koklear implantlar ve diğer işitme teknolojilerinin kullanılmasına odaklanmaktadır. Faydalanan popülasyonda işitme cihazı veya koklear implant kullanım oranı (işitme ile belirlenir) hala çok düşüktür.
İşitme koruma stratejilerinin odak noktası, ses kaynağından uzak durarak veya sesin şiddetini azaltarak gürültüye maruziyeti azaltmak ve gerekirse işitme koruma cihazları (kulak tıkacı gibi) kullanmaktır. İletişim stratejileri arasında, insanları yüz yüze konuşmaya teşvik etmek, konuşmalar sırasında birbirlerinden bir kol boyu uzakta tutmak ve arka plan gürültüsünü azaltmak yer alır. Yüz yüze iletişimde, dinleyici daha net işitsel sinyaller alabilir ve konuşmacının yüz ifadelerini ve dudak hareketlerini görebilir, bu da merkezi sinir sisteminin konuşma sinyallerini çözümlemesine yardımcı olur.
İşitme cihazları, yaşa bağlı işitme kaybının tedavisinde temel müdahale yöntemi olmaya devam etmektedir. İşitme cihazları sesi yükseltebilir ve daha gelişmiş işitme cihazları, gürültülü ortamlarda iletişimi iyileştirmek için hayati önem taşıyan yönlü mikrofonlar ve dijital sinyal işleme yoluyla istenen hedef sesin sinyal-gürültü oranını da iyileştirebilir.
Reçetesiz işitme cihazları, hafif ila orta şiddette işitme kaybı olan yetişkinler için uygundur. PTA4 değeri genellikle 60 dB'nin altındadır ve bu grup, tüm işitme kaybı hastalarının %90 ila %95'ini oluşturur. Buna kıyasla, reçeteli işitme cihazları daha yüksek bir ses çıkış seviyesine sahiptir ve daha ileri düzeyde işitme kaybı olan yetişkinler için uygundur, ancak yalnızca işitme uzmanlarından temin edilebilir. Pazar olgunlaştıkça, reçetesiz satılan işitme cihazlarının maliyetinin yüksek kaliteli kablosuz kulak tıkacı fiyatlarıyla karşılaştırılabilir olması beklenmektedir. İşitme cihazı performansı kablosuz kulaklıkların rutin bir özelliği haline geldikçe, reçetesiz satılan işitme cihazları nihayetinde kablosuz kulaklıklardan farklı olmayabilir.
İşitme kaybı ileri düzeydeyse (PTA4 değeri genellikle ≥ 60 dB) ve işitme cihazı kullandıktan sonra bile başkalarını anlamakta zorluk çekiliyorsa, koklear implant ameliyatı kabul edilebilir. Koklear implantlar, sesi kodlayan ve koklear sinirleri doğrudan uyaran sinir protez cihazlarıdır. Yaklaşık 2 saat süren ayakta tedavi ameliyatı sırasında bir kulak burun boğaz uzmanı tarafından yerleştirilir. İmplantasyondan sonra, hastaların koklear implantlarla elde edilen işitmeye alışmaları ve sinirsel elektriksel uyarımı anlamlı dil ve ses olarak algılamaları 6-12 ay sürer.
Gönderim zamanı: 25 Mayıs 2024